| 中央区・清滝支部 (小田原病院) 小田原良治 |
|---|
医療事故調査制度が施行されて1年が経った。この間,医療事故調査・支援センター(センター)への医療事故の報告件数は388件であった。この報告数が制度開始前の推計値(1,300~2,000件)と比べ,少なすぎるとの報道がある。報告例が推計値の2~3割にとどまっていることは事実であるが,報告が少なすぎるとの指摘は認識不足と言うしかあるまい。決して少なすぎる数値ではない。一方,この1年のセンターへの相談件数は,延べ(重複を含む)2,098件であったという。多くの相談件数がセンターに集まっている。センターに相談することが適切か否か検討してみるのもよいと思う。
現在の報告例が適切であることは,本年4月12日,塩崎恭久厚労大臣の的確な発言(http://www.mhlw.go.jp/stf/kaiken/daijin/0000121129.html)がある。以下,要旨を引用すると,「当初の予測は,今回の制度の報告対象範囲が決定される前に,医療事故情報等収集事業の数値を基に試算したものであり,医療に起因するものと予期しなかったもののどちらかに引っかかったらカウントしていたのに対し,今回の制度は両方を満たすものを対象としたものであり,『OR』と『AND』でかなり狭くなっている」と言うものである。制度を正しく理解すれば,塩崎厚労大臣発言が的確なわかりやすい説明と理解できよう。推計時の数値が過大なものであり,むしろ,現在の報告数は適切なものであるということである。
医療事故の定義と医療事故調査制度の概要
 |
| 図1 改正医療法上の「医療事故」(①AND②) |
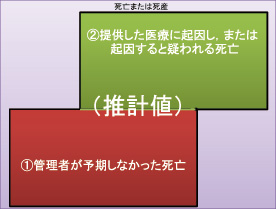 |
| 図2 推計数 ①OR②事例数(=①+②) |
「予期しなかった死亡」要件については,省令で,①事前説明,②診療録その他の記録,③当該従事者および医療安全管理委員会の意見を聴取しての管理者の判断の3つの要素が示された。それぞれ医療機関にとって,負担となる項目ではあるが,考えようによっては,「医療事故が予防可能になった」ということもできる。これまで行ってきたインフォームドコンセントをより強化することで,より安全な医療現場とすることができるであろう。「予期しなかった死亡」要件の詳細については別稿(鹿児島市医報55巻2号,2016年2月)を参照いただきたい。
「医療起因性」要件については,未だに誤解が多い。鹿児島市医報(55巻1号,2016年1月)にも記載してきたが,①火災,地震・落雷・天災その他施設管理に関連するもの,②併発症,③原病の進行,④自殺,⑤その他,院内で発生した殺人・傷害致死等の事件には「医療起因性」はない。誤解が多いのは,(ア)療養に関連するもの,(イ)転倒・転落に関連するもの,(ウ)誤嚥に関連するもの,(エ)患者の隔離・身体的拘束/身体抑制に関連するものも通常は「医療起因性」はないということである。これら(ア)-(エ)については,特殊な,「管理者が医療と一体となって発生した」と判断した場合のみが「医療起因性」要件に該当する。一言でいうと,「自宅あるいは在宅でも発生しうるようなことは医療起因性はない」ということである。また,同時に把握しておくべきことは,「医療起因性」要件該当性は,疾患や医療機関における医療提供体制の特性・専門性によって異なるということである。特定機能病院と診療所と同一基準はありえない。東京と離島と同じということもない。全国一律の基準ということは,そもそも想定されていないのである。標準化との話を耳にするが,無理解以外の何物でもない。
制度見直しにより追加された省令・通知の要点
本年,6月24日,医療法施行規則の一部を改正する省令および医政局総務課長通知が発出された。この改正省令には,次の2つの大きな項目がある。(1)病院等の管理者が行う医療事故の報告関係と(2)医療事故調査等支援団体による協議会の設置関係である。
(1)病院等の管理者が行う医療事故の報告関係
これについては,「病院の管理者は院内における死亡および死産の確実な把握のための体制を確保すること」が求められている。群馬大学事件を念頭においた,組織体としての病院のガバナンスの強化である。それ自体は明らかに業務負担の増加であることは否定できない。しかし,省令・通知において,その詳細が規定されているわけではない。医法協が従来,事故調セミナーで強調してきた「死亡症例の全例カルテチェック体制の整備」が,これに該当する。これを行うことで確実に日本の医療安全の底上げができることは明白であろう。管理者は,「医療起因性」要件と「予期しなかった死亡要件」をチェックし,場合によっては当該医療従事者あるいは院内医療安全管理委員会の意見を聴取し,センター報告すべき事案とセンター報告すべきでない事案を峻別するのである。管理者は,この制度は「免罪符の制度ではない」ことを認識し,死亡例をしっかりと把握したうえで,「ぶれない判断」をすべきである。もちろん,本制度以前の医療の問題として,遺族へ寄り添う対応は必要である。遺族への誠実な対応を尽くす一方,本制度の報告例に該当するか否かは冷静に判断すべきものであり,その結果は,明確に遺族に伝えねばならない。今回の通知の一項を割いて,「遺族から医療事故が発生したのではないかという申し出があった場合であって,医療事故に該当しないと判断した場合には,遺族等に対してその理由をわかりやすく説明すること」とされたのは,管理者の役割をあらためて強調したものと言えるであろう。本制度を適切に理解し,医法協「医療事故調運用ガイドライン」(へるす出版)に基づく,「ぶれない判断」を行うことこそが必要であろう。今回の通知では,種々の取り組みが記載されているが,「こうした取り組みは,病院等の管理者が,医療事故に該当するか否かの判断や医療事故調査等を行うものとする従来の取り扱いを変更するものではない」とあえて記述してある。また,医療事故調査報告書に関するセンターからの確認・照会等があった場合でもセンターへの報告書の再提出の義務も遺族への再説明の義務もないことを明記している。あらためて強調するが,適切な対応を行ったうえでの「ぶれない判断」が管理者に求められているのである。
(2)医療事故調査等支援団体による協議会の設置関係
協議会は中央に1つ,地方組織として各都道府県の区域に1カ所ずつ設置されることが予定されている。中央協議会については,9月6日,日本医師会,日本医学会,日本病院会,全日本病院協会,日本医療法人協会,日本精神科病院協会,全国医学部長病院長会議,日本歯科医師会,日本薬剤師会,日本看護協会の10団体による「発起人会」が設立され,筆者も参加している。各都道府県には地方の協議会が設置されることとなるが,偏ったメンバー構成とならぬよう監視が必要である。(2)項の細目に関して,医療事故調査・支援センターについての通知が出されている。今回の改正で,遺族からセンター調査の依頼が可能になったとの誤解あるいは誤報があるようである。前述したごとく,「医療事故に該当するか否かの判断」「管理者が医療事故としてセンターに報告した事案のみがセンター調査の対象であること」は従来通りである。今回追加された部分は,「遺族からセンターに相談があった場合は,各地に設置されている既存の医療安全支援センターを紹介すること」「遺族から求めがあった場合は,相談の内容を病院等の管理者に伝えること」である。医療安全支援センターは,既に存在していた制度であり,その制度の存在を遺族へ情報提供するということである。従来と大きな変わりはない。管理者への伝達は,あくまでも伝達であり,「センター調査を促す」ものではない。むしろ,センターからの伝達があった場合は,院内での遺族対応が不十分であったと認識し,再度遺族に説明するとともに,はっきりと「センターへの報告対象外」であることを伝えるべきである。通知も「遺族等にその旨わかりやすく説明すること」を求めている。センターからの伝達は単なる連絡であり,センター報告を促すものではないことを認識する必要がある。もし,センターからセンター報告を促すかのような発言があった場合は越権行為として糾弾すべきである。現在のセンターの状況を考えると危惧すべき点が多々あると言わざるを得ない。アクシデント発生時に報告すべき「医療事故」に該当するか否かの相談をセンターに行うことが適切か否か,いま一度,考えてみるべきであろう。筆者は,アクシデント発生時の相談は,センターではなく,支援団体に行うことが適切と考えている。支援団体である日本医療法人協会が最適であろう。
今回の見直し作業において,いろいろな思惑の動き,報道があった。しかし,医療事故調査制度が医療安全の仕組みであることをしっかりと理解していたのは,厚労省であったと言うべきかもしれない。
死亡事例全例チェック体制の整備
今回の省令への対応と同時に,医療機関を守るための喫緊の課題は,「死亡事例全例カルテチェック体制」の整備である。今回の省令・通知発出以前から,既にかなりの医療機関で検討されてきており,省令発出後は既に実施されているところが増えてきている。是非,早急な整備をお願いしたい。大がかりなことを行う必要はない。管理者が死亡例を把握していることこそが重要であり,「医療起因性」要件と「予期せぬ死亡」要件が把握できる程度でいいであろう。具体的な書式については,日本医療法人協会顧問の井上清成弁護士の提案書式等を参考にしていただきたい(「経営に活かす法律の知恵袋」MediCon,2016年9月17日)。管理者が死亡例を把握していることの意味は大きい。
医療事故調査制度の報告件数は本当に少ないのか?
この件に関しては,誤報,恣意的報道,恣意的発言が目立つ。医療機関が報告すべき事例を報告していないかのような発言が見られる。センターのコメントもそれを認めるかのようなニュアンスを感じる。報告例が決して少なくないことをセンターは明確に広報すべきである。さもなければ,センター機能を受託している医療安全調査機構の「医療事故調査・支援センター」としての適格性が疑われることとなるであろう。報告件数については,前書きに述べたように,塩崎恭久厚労大臣の適切な発言があるが,満岡 渉氏(諫早医師会副会長)の分析(日本医事新報4804号,2016年5月21日)を参照いただきたい。モデル事業対象事例100例の内,「医療起因性」要件該当事例は54~63事例,「予期しなかった死亡」要件該当事例は27~37事例であったという。両者の共同集合である「医療起因性」要件に該当し,かつ(AND)「予期しなかった死亡」要件に該当した事例は,100例中,6~16例にとどまっている。すなわち,今回の制度対象事例はモデル事業の1~2割以下ということである。「医療起因性」要件,「予期しなかった死亡」要件の双方を満たす事例は現在の報告数が適切であることを物語っている。
医療事故該当性をセンターに相談すべきか
センター公表資料の内容を見ると,6カ月間の集計ではあるが,「医療起因性」要件該当事例187例中,診察に起因するものが10例存在している。報告例が少ないとの報道が数多く見られるが,内容の分析を見ると,診察に起因するもの10例は異状な高値というべきであろう。そもそも診察に起因する死亡などあり得ない。管理者の判断の誤りか,被相談者の指導の誤りと言うべきであろう。
確かに,「医療に起因する(疑いを含む)」死亡または死産の考え方(「医療事故調査制度の施行に係る検討会」における取りまとめについて,平成27年3月20日別紙)(図3)の「医療」の項目に,「診察」が挙げられている。これは,診察に起因する死亡を想定してのものではない。医療法の中に,医療とは診察,検査等,治療との記載があるため,他の条文との整合性の関係上入れられたものである。そのため,上部タイトル部分に『「医療」(下記に示したもの)に起因し』と,「医療」のみに括弧書きが付いているのである。このことは,検討会の席上,大坪寛子医療安全推進室長(当時)も,明確に発言している。単なる診察に起因する死亡はあり得ないものであり,このことを考えると,現在の報告例の中にも,報告非該当例が含まれていると考えるべきであろう。多くの相談を受け付けているセンターが不適切な助言を行っている可能性がある。公表資料の中には,療養,転倒・転落,誤嚥,患者の隔離・身体的拘束/身体抑制が合計18例報告されている。医療と一体となったものがこのように高率に発生しているとは考え難い。数集めの誤った指導がなされているのではないか危惧されるところである。センターの適切な指導と対応が求められる。現時点においては,医療事故該当性の相談は,センターではなく,支援団体,特に日本医療法人協会に求めるのが賢明であろう。
 |
| 図3 「医療に起因する(疑いを含む)」死亡または死産の考え方 |
医師法第21条と刑法第211条問題
今回の医療法施行規則一部改正の前提として行われてきた自民党事故調WT(ワーキングチーム)のとりまとめ(平成28年6月9日)で医師法第21条改正問題が浮上している。たびたび論じているように,医師法第21条単独改正は危険な選択であることをあらためて強調したい。改正を行うとすれば,刑法第211条(業務上過失致死傷罪)の医療への単純適用を改めなければ,何の意味もないどころか危険でさえある。日医が死体解剖保存法第11条に倣い,医師法第21条を「犯罪と関係のある異状」とするよう求める見解を表明しているが,現行,犯罪には「業務上過失致死傷罪」が含まれていることを考えると,この改正は,業務上過失致死傷罪を取り込むこととなり,結果的に改悪となるであろう。簡単に同意できる話ではない。今後,この件が政治の場で表に出てくる可能性があり,警戒が必要である。医療は不確実なものであり,本来は,刑法第35条(法令または正当な業務による行為は罰しない)が定義する「正当行為」である。人命を救うべく行った行為で業務上過失致死傷罪という刑法違反に問われることがあってはならないと考えるが,本邦では,刑法罪に問われるのが現状である。
一方,一部の心無い人から告訴・刑事告発を受ける可能性があることも事実である。刑法第211条(業務上過失致死傷罪)の医療への単純適用問題は改善すべき問題ではあるが,医師法第21条(異状死体等の届出義務)単独改正を目指す動きは,全くの方向違いである。
おわりに
医療事故調査制度施行から1年,センターへの報告件数が少ないとの発言・報道を耳にするが,これは全くの誤報である。報告数は決して少なくない。むしろ,非該当例の報告がなされている可能性すらある。報告例が少ないとの発言は,制度の理解不足か偏向した考えの結果としか言いようがない。医療事故調査制度は,正しく理解し,適正に運用すれば極めて良い制度となりうるであろう。今回の制度の明るい面を生かすべきであり,不完全な部分は,いたずらに騒ぐことなく,適切な運用を心掛けるべきである。アクシデント発生時の相談窓口はセンターではなく,支援団体を選ぶべきであろう。日本医療法人協会が最適と考える。今回の制度で,医療事故が,ある面,予防可能になったともいえる。確実に日本全体の医療安全のレベルは向上するであろう。そのためには,医法協医療事故調運用ガイドラインの理解が必要である。死亡例の全例チェック体制も早急に整備すべきである。医療関連死についての,医師法第21条の異状死体等の届出義務は外表異状であることも再度正確に把握しておく必要がある。業務上過失致死傷罪の医療への単純適用については反対ではあるが,現状を認識すべきであろう。内容を正確に把握せずして,医師法第21条単独改正に付和雷同する愚は犯してはならない。本年6月の見直しを経て,医療事故調査制度は一応の確立を得たというべきであるが,支援団体連絡協議会の会の在り方には注意が必要である。支援団体の構成員,さらに,その発言はチェックすべきものであろう。
本論考は,日本医療法人協会ニュース平成28年11月号に掲載したものを一部修正したものです。医療事故調査制度の理解のために次の書籍を推薦します。
医療事故調運用ガイドライン(へるす出版)
「医療事故調査制度」早わかりハンドブック(日本医療企画)
Q&A医療事故調ガイドブック(中外医学社)
「医療事故調査制度」法令解釈・実務運用指針Q&A(マイナビ)
(C)Kagoshima City Medical Association 2016